Sünoviaalne tsüst: mis see on, sümptomid ja ravi
Sisu
- Peamised sümptomid
- Sünoviaalse tsüsti tüübid
- Kuidas ravi tehakse
- Looduslikud ravivõimalused
- Kui operatsioon on vajalik
Sünoviaalne tsüst on teatud tüüpi ühekordne, mis sarnaneb ühekordsega, mis ilmub liigese lähedal ja on sagedamini levinud sellistes kohtades nagu jalg, randme või põlve. Seda tüüpi tsüst on täidetud sünoviaalvedelikuga ja on tavaliselt põhjustatud löökidest, korduvatest pingutusvigastustest või liigeste defektidest.
Sünoviaalse tsüsti kõige sagedasem märk on ümmarguse pehme ühekordse välimus, mis ilmub liigese lähedal. Seda tüüpi tsüst tavaliselt valu ei põhjusta, kuid kuna see kasvab lihaste ja kõõluste lähedal, võib mõnel inimesel tekkida kipitus, tugevuse või helluse kaotus, eriti kui tsüst on väga suur.
On tavaline, et tsüstide suurus muutub, mis võivad pärast ravi loomulikult kaduda või uuesti ilmneda.
Peamised sümptomid
Sünoviaalse tsüsti peamine märk on kuni 3 cm pikkune pehme tükk välimus liigese lähedal, kuid võivad ilmneda ka muud sümptomid, näiteks:
- Valu liigese lähedal;
- Mõjutatud jäseme pidev kipitus;
- Mõjutatud liigese tugevuse puudumine;
- Vähenenud tundlikkus kahjustatud piirkonnas.
Tavaliselt kasvab tsüst aja jooksul aeglaselt sünoviaalvedeliku kuhjumise tõttu liigeses, kuid need võivad ilmneda ka ühest hetkest teise, eriti pärast insuldi.
Võib esineda ka väga väikesi sünoviaalseid tsüsti, mida ei nähta läbi naha, kuid mis on närvidele või kõõlustele väga lähedal. Sellisel juhul võib valu olla ainus sümptom ja tsüst avastatakse lõpuks näiteks ultraheli abil.
Sünoviaalse tsüsti tüübid
Kõige tavalisemad sünoviaalsed tsüstid on:
- Jalgade sünoviaalne tsüst: selle põhjused hõlmavad kõõlusepõletikku ja sobimatute jalatsitega jooksmist ning ravi võib sõltuvalt raskusastmest teha tsüsti äravoolu püüdmise või operatsiooni abil;
- Põlveliigese sünoviaalne tsüst, või Bakeri tsüst: kõige tavalisem põlve tagaküljel ja kõige sobivam ravi võib olla drenaaži ja füsioteraapia aspiratsioon. Saage paremini aru, mis on Bakeri tsüst;
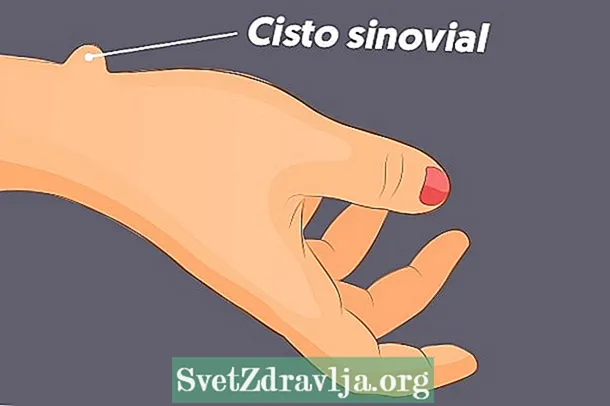
- Sünoviaalne tsüst käes või pulss: see võib ilmneda käel, sõrmedel või randmel ja ravi võib olla kompressioon lahasega immobiliseerimiseks, vedelaks aspiratsiooniks, füsioteraapiaks või operatsiooniks.
Sünoviaalsed tsüstid võivad ilmneda igas vanuses ja nende diagnoos tehakse füüsilise läbivaatuse, ultraheli või magnetresonantstomograafia abil.
Kuidas ravi tehakse
Sünoviaalse tsüsti ravi sõltub selle suurusest ja ilmnenud sümptomitest. Sümptomite puudumisel ei pruugi ravimite kasutamine või operatsioon olla vajalik, kuna tsüstid kaovad sageli iseenesest.
Aga kui tsüst on suur või põhjustab valu või vähenenud tugevust, võib osutuda vajalikuks kasutada põletikuvastaseid ravimeid, nagu Ibuprofeen või Diclofenac, nagu arst on näidanud.
Vedeliku imendumist tsüstist saab kasutada ka ravivormina ja seda tehakse läbi nõela, kohaliku anesteesiaga arsti kabinetis, eemaldades liigese piirkonnas kogunenud vedeliku. Pärast aspiratsiooni võib süstida kortikosteroidide lahust, mis aitab tsüsti paraneda.
Looduslikud ravivõimalused
Suurepärane kodune ravi sünoviaalse tsüsti sümptomite leevendamiseks on jää kandmine kahjustatud piirkonda umbes 10 kuni 15 minutit, mitu korda päevas.
Lisaks võib nõelravi kasutada ka sünoviaalse tsüsti ravis, eriti kohaliku valu leevendamiseks.
Kui operatsioon on vajalik
Sünoviaalse tsüsti operatsioon viiakse läbi siis, kui ravimite kasutamine või vedeliku eemaldamine tsüstist pole sümptomite paranemist põhjustanud. Üldiselt tehakse operatsioon kohaliku või üldanesteesia all, sõltuvalt selle asukohast, ja see koosneb tsüsti täielikust eemaldamisest.
Pärast operatsiooni võib inimene tavaliselt samal päeval koju naasta ja peab tsüsti taastekkimise vältimiseks olema vähemalt 1 nädala puhkeolekus. 2 kuni 4 kuu jooksul võib arst soovitada ka füsioteraapia seansse, et aidata täielikku taastumist.
Sünoviaalse tsüsti füsioteraapias võib põletiku vähendamiseks ja tsüsti loomuliku äravoolu hõlbustamiseks kasutada ultrahelitehnikat, venitus-, kokkusurumis- või aktiiv- või resistentsusharjutusi. Füsioteraapia peab olema individuaalne ja see on väga oluline patsiendi taastumiseks pärast operatsiooni.