Topelt sisselaskeava vasak vatsake

Topelt sisselaske vasakpoolne vatsake (DILV) on südamerike, mis esineb sünnist (kaasasündinud). See mõjutab südameklappe ja kambreid. Selle haigusega sündinud imikute südames on ainult üks töötav pumpamiskamber (vatsake).
DILV on üks paljudest südameriketest, mida nimetatakse ühe (või tavalise) vatsakese defektideks. DILV-ga inimestel on suur vasak vatsake ja väike parem vatsake. Vasak vatsake on südame pumpamiskamber, mis saadab kehasse hapnikurikka verd. Parem vatsake on pumpamiskamber, mis saadab hapnikuvaese vere kopsudesse.
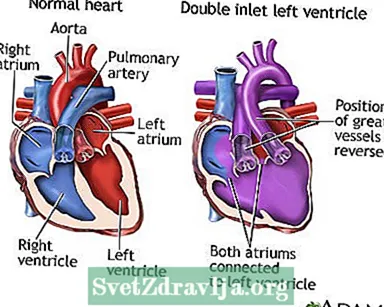
Normaalses südames saavad parema ja vasaku vatsakese verd paremast ja vasakust kodadest. Atria on südame ülemised kambrid.Kehast naasev hapnikuvaene veri voolab paremasse kotta ja parempoolsesse vatsakesse. Parem vatsake pumpab seejärel verd kopsuarterisse. See on veresoon, mis kannab verd kopsudesse hapniku kogumiseks.
Värske hapnikuga veri naaseb vasakusse aatriumisse ja vasakusse vatsakesse. Seejärel kannab aort vasakust vatsakesest ülejäänud kehasse hapnikurikast verd. Aorta on peamine südamest väljuv arter.
DILV-ga inimestel on arenenud ainult vasak vatsake. Mõlemad kodad tühjendavad selle vatsakese verd. See tähendab, et hapnikurikas veri seguneb hapnikuvaese verega. Seejärel pumbatakse segu nii kehasse kui ka kopsudesse.
DILV võib juhtuda, kui südamest tekkivad suured veresooned on vales asendis. Aort tekib väikesest parempoolsest vatsakesest ja kopsuarter vasakust vatsakesest. See võib juhtuda ka siis, kui arterid on normaalses asendis ja tekivad tavalistest vatsakestest. Sellisel juhul voolab veri vasakust paremast vatsakesest kambrite vahel oleva augu kaudu, mida nimetatakse vatsakese vaheseina defektiks (VSD).
DILV on väga haruldane. Täpne põhjus pole teada. Tõenäoliselt ilmneb probleem raseduse alguses, kui lapse süda areneb. DILV-ga inimestel on sageli ka muid südameprobleeme, näiteks:
- Aordi koarktatsioon (aordi kitsenemine)
- Kopsu atresia (südame kopsuklapp ei ole korralikult moodustatud)
- Kopsu klapi stenoos (kopsu klapi kitsenemine)
DILV sümptomiteks võivad olla:
- Naha ja huulte sinakas värvus (tsüanoos) vere madala hapniku tõttu
- Kaalutõusu ja kasvu ebaõnnestumine
- Kahvatu nahk (kahvatu)
- Kehv söötmine ei väsi kergesti
- Higistamine
- Tursed jalad või kõht
- Hingamisraskused
DILV tunnused võivad sisaldada järgmist:
- Ebanormaalne südamerütm, nagu on näha elektrokardiogrammil
- Vedeliku kogunemine kopsude ümber
- Südamepuudulikkus
- Süda nuriseb
- Kiire südamelöök
DILV diagnoosimise testid võivad hõlmata järgmist:
- Rindkere röntgen
- Elektrilise aktiivsuse mõõtmine südames (elektrokardiogramm või EKG)
- Südame ultraheliuuring (ehhokardiogramm)
- Õhuke, painduv toru südamesse viimine arterite uurimiseks (südame kateteriseerimine)
- Südame MRI
Operatsioon on vajalik vereringe parandamiseks läbi keha ja kopsudesse. Kõige tavalisemad operatsioonid DILV raviks on kahe kuni kolme operatsiooni seeria. Need operatsioonid on sarnased vasaku südame hüpoplastilise sündroomi ja trikuspidaalse atresia ravile.
Esimene operatsioon võib osutuda vajalikuks, kui laps on vaid paar päeva vana. Enamasti saab laps pärast seda haiglast koju minna. Kõige sagedamini peab laps võtma ravimeid iga päev ja teda jälgib tähelepanelikult laste südamearst (kardioloog). Lapse arst määrab, millal tuleb operatsiooni teine etapp läbi viia.
Järgmist operatsiooni (või esimest operatsiooni, kui laps ei vaja vastsündinu protseduuri) nimetatakse kahesuunaliseks Glenni šundiks või Hemifontani protseduuriks. Seda operatsiooni tehakse tavaliselt siis, kui laps on 4–6 kuud vana.
Isegi pärast ülaltoodud toiminguid võib laps endiselt sinine (tsüanootiline) välja näha. Viimast etappi nimetatakse Fontani protseduuriks. Seda operatsiooni tehakse kõige sagedamini siis, kui laps on 18 kuud kuni 3 aastat vana. Pärast seda viimast sammu pole laps enam sinine.
Fontani operatsioon ei tekita kehas normaalset vereringet. Kuid see parandab verevoolu piisavalt, et laps saaks elada ja kasvada.
Fontani protseduuri oodates võib laps vajada rohkem defekte või pikendada ellujäämist.
Teie lapsel võib tekkida vajadus võtta ravimeid enne ja pärast operatsiooni. Need võivad hõlmata järgmist:
- Vere hüübimist takistavad antikoagulandid
- AKE inhibiitorid vererõhu alandamiseks
- Digoksiin, mis aitab südamel kokku tõmmata
- Veepillid (diureetikumid) keha turse vähendamiseks
Südamesiirdamine võib olla soovitatav, kui ülaltoodud meetodid ebaõnnestuvad.
DILV on väga keeruline südamerike, mida pole kerge ravida. Kui hästi laps teeb, sõltub:
- Beebi üldine seisund diagnoosimise ja ravi ajal.
- Kui on muid südameprobleeme.
- Kui raske defekt on.
Pärast ravi elavad paljud DILV-ga imikud täiskasvanuks. Kuid need nõuavad elukestvaid järelmeetmeid. Neil võib tekkida ka tüsistusi ja nad võivad piirata oma füüsilist tegevust.
DILV komplikatsioonide hulka kuuluvad:
- Klubi (küünepeenarde paksenemine) varvastel ja sõrmedel (hiline märk)
- Südamepuudulikkus
- Sage kopsupõletik
- Südame rütmihäired
- Surm
Helistage oma tervishoiuteenuse osutajale, kui teie laps:
- Tundub, et see väsitab kergesti
- On hingamisraskustega
- On naha või huulte sinakas
Rääkige ka oma teenusepakkujaga, kui teie laps ei kasva ega kaalus juurde.
Teadaolevat ennetust pole.
DILV; Üks vatsake; Ühine vatsake; Univentrikulaarne süda; Vasaku vatsakese tüüpi univentrikulaarne süda; Kaasasündinud südamerike - DILV; Tsüanootiline südamerike - DILV; Sünnidefekt - DILV
 Topelt sisselaskeava vasak vatsake
Topelt sisselaskeava vasak vatsake
Kanter KR. Ühe vatsakese ja kavopulmonaarsete ühenduste haldamine. In: Sellke FW, del Nido PJ, Swanson SJ, toim. Sabistoni ja Spenceri rindkere kirurgia. 9. ed. Philadelphia, PA: Elsevier; 2016: peatükk 129.
Kliegman RM, St. Geme JW, Blum NJ. Shah SS, Tasker RC, Wilson KM. Schor NF. Tsüanootiline kaasasündinud südamehaigus: pulmonaalse verevoolu suurenemisega seotud kahjustused. In: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, toim. Nelsoni lastearstide õpik. 21. toim. Philadelphia, PA: Elsevier; 2020: peatükk 458.
Wohlmuth C, Gardiner HM. Süda. In: Pandya PP, Oepkes D, Sebire NJ, Wapner RJ, toim. Loote meditsiin: alusteadus ja kliiniline praktika. 3. toim. Philadelphia, PA: Elsevier; 2020: 29. peatükk.

