Toksiline epidermaalne nekrolüüs: mis see on, sümptomid ja kuidas ravi tehakse
Sisu
Epidermise süsteemne nekrolüüs ehk NET on haruldane nahahaigus, mida iseloomustab kahjustuste esinemine kogu kehas, mis võib viia naha püsiva koorimiseni. Seda haigust põhjustab peamiselt selliste ravimite kasutamine nagu allopurinool ja karbamasepiin, kuid see võib olla ka näiteks bakteriaalsete või viirusnakkuste tagajärg.
NET on valus ja võib surmaga lõppeda kuni 30% juhtudest, seega on kohe esimeste sümptomite ilmnemisel oluline pöörduda dermatoloogi poole, et diagnoosi kinnitada ja ravi alustada.
Ravi viiakse läbi intensiivravi osakonnas ja seda tehakse peamiselt haigust põhjustava ravimi suspensiooniga. Lisaks võetakse naha ja limaskesta kokkupuute tõttu ennetusmeetmeid haiglainfektsioonide vältimiseks, mis võib veelgi halvendada patsiendi kliinilist seisundit.

NET sümptomid
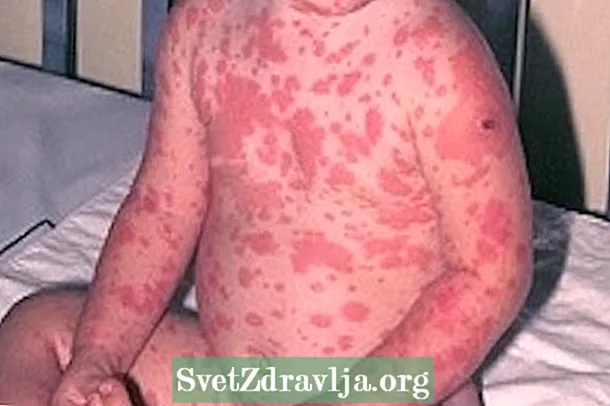
Mürgise epidermaalse nekrolüüsi kõige iseloomulikum sümptom on nahakahjustus enam kui 30% kehas, mis võib veritseda ja vedelikke eritada, soodustades dehüdratsiooni ja infektsioone.
Peamised sümptomid on sarnased gripiga, näiteks:
- Halb enesetunne;
- Kõrge palavik;
- Köha;
- Lihas- ja liigesevalu.
Need sümptomid kaovad aga 2-3 päeva pärast ja neile järgneb:
- Nahalööbed, mis võivad veritseda ja olla valulikud;
- Nekroosipiirkonnad kahjustuste ümber;
- Naha koorimine;
- Villid;
- Seedesüsteemi muutus limaskesta kahjustuste esinemise tõttu;
- Haavandite tekkimine suus, kurgus ja pärakus, harvem;
- Silmade turse.
Toksilise epidermaalse nekrolüüsi kahjustused esinevad praktiliselt kogu kehas, erinevalt Stevensi-Johnsoni sündroomist, kus vaatamata samade kliiniliste ilmingute, diagnoosimise ja raviga on kahjustused koondunud rohkem pagasiruumi, nägu ja rindkeresse. Lisateave Stevensi-Johnsoni sündroomi kohta.
Peamised põhjused
Toksilist epidermaalset nekrolüüsi põhjustavad peamiselt ravimid, näiteks allopurinool, sulfoonamiid, krambivastased ained või epilepsiavastased ravimid, näiteks karbamasepiin, fenütoiin ja fenobarbitaal. Lisaks on tõenäolisemalt nekrolüüsile iseloomulikud nahakahjustused inimestel, kellel on autoimmuunhaigused, näiteks süsteemne erütematoosluupus või kellel on kahjustatud immuunsüsteem, näiteks AIDS.
Lisaks ravimitest põhjustatud nahakahjustused võivad tekkida viiruste, seente, algloomade või bakterite nakatumise ning kasvajate esinemise tõttu. Seda haigust võivad mõjutada ka vanadus ja geneetilised tegurid.

Kuidas ravi tehakse
Mürgise epidermaalse nekrolüüsi ravi toimub põletuste intensiivravi osakonnas ja see seisneb patsiendi kasutatavate ravimite kõrvaldamises, kuna tavaliselt on NET teatud ravimite kõrvaltoimete tulemus.
Lisaks viiakse läbi seerumi veeni süstimine ulatuslike nahakahjustuste tõttu kaotatud vedeliku ja elektrolüütide asendamise kaudu. Igapäevast vigastuste hooldust teostab õde ka naha- või üldiste infektsioonide vältimiseks, mis võib olla üsna tõsine ja veelgi kahjustada patsiendi tervist.
Kui kahjustused jõuavad limaskestale, võib toitmine inimesele raskeks muutuda ja seetõttu manustatakse toitu intravenoosselt kuni limaskestade taastumiseni.
Kahjustustest põhjustatud ebamugavuste vähendamiseks võib naha niisutamise soodustamiseks kasutada ka külma veega kompresse või neutraalseid kreeme. Lisaks võib arst soovitada kasutada ka antiallergeene, kortikosteroide või antibiootikume, näiteks kui NET on põhjustatud bakteritest või kui patsiendil on haiguse tagajärjel tekkinud infektsioon ja see võib halvendada kliinilist seisundit .
Kuidas diagnoos pannakse
Diagnoos pannakse peamiselt kahjustuste omaduste põhjal. Puudub laboriuuring, mis näitaks, milline ravim on haiguse eest vastutav ja stiimulitestid pole sel juhul näidustatud, kuna see võib põhjustada haiguse süvenemist. Seega on oluline, et inimene teavitaks arsti, kui tal on mõni haigus või kui ta kasutab mingeid ravimeid, et arst saaks haiguse diagnoosi kinnitada ja haigustekitaja kindlaks teha.
Lisaks nõuab arst diagnoosi kinnitamiseks tavaliselt naha biopsiat, samuti täielikku vereanalüüsi, vere, uriini ja haava sekretsiooni mikrobioloogilisi uuringuid, et kontrollida nakkust, ja mõningate immuunsuse eest vastutavate tegurite annuseid. vastus.

